はじめに

睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が一時的に止まる病気で、
- 日中の眠気や集中力低下
- 心疾患
- 脳卒中のリスク増加
など、様々な健康問題を引き起こす可能性があります。従来は医療機関での複雑な検査が必要でしたが、近年では自宅で簡単に検査できるキットが普及し、多くの方が気軽に検査を受けられるようになりました。
睡眠時無呼吸症候群の検査キットは、仕事で忙しい方や検査費用が気になる方にとって非常に便利なツールです。自宅で手軽に行える簡易検査から、より詳細な精密検査まで、患者様の状況に合わせた最適な検査方法を選択できます。本記事では、検査キットの種類、使用方法、費用、そして検査結果の活用方法について詳しく解説いたします。
睡眠時無呼吸症候群とは
睡眠時無呼吸症候群は、睡眠中に10秒以上の呼吸停止が繰り返し起こる病気です。この呼吸停止により、血中酸素濃度が低下し、脳や心臓などの重要な臓器に十分な酸素が供給されなくなります。その結果、
- 睡眠の質が著しく低下
- 日中の強い眠気や疲労感
- 集中力の低下
などの症状が現れます。
この病気は男性に多く見られますが、女性でも閉経後や肥満がある場合に発症することがあります。また、妊娠中の女性では、睡眠中の低酸素状態が胎児に影響を及ぼす可能性があるため、特に注意が必要です。アルコールの摂取は症状を悪化させる要因となるため、適切な生活習慣の管理も重要となります。
睡眠時無呼吸症候群については、以下の記事で詳しく解説しております。

早期発見の重要性
睡眠時無呼吸症候群を放置すると、単なる睡眠障害にとどまらず、深刻な合併症を引き起こすリスクが高まります。
- 動脈硬化
- 心筋梗塞
- 脳卒中
などの心血管系疾患のリスクが著しく増加することが医学的に証明されています。さらに、認知機能の低下や糖尿病の悪化なども報告されており、全身の健康に大きな影響を与える疾患です。
早期発見により適切な治療を開始することで、これらのリスクを大幅に軽減することができます。治療により睡眠の質が改善されると、日中の眠気が軽減され、仕事や日常生活のパフォーマンスが向上します。また、心疾患や脳卒中のリスク軽減、認知機能の低下予防なども期待でき、長期的な健康維持に大きく貢献します。
レンタル検査機器の普及背景
従来の睡眠時無呼吸症候群の診断には、医療機関での一泊入院による詳細な検査が必要でした。しかし、多忙な現代社会において、仕事を休んで入院検査を受けることは多くの方にとって大きな負担となっていました。また、検査費用や医療機関へのアクセスの問題も、検査を受ける際の障壁となっていました。
このような背景から、自宅で手軽に行える検査機器が開発され、広く普及するようになりました。検査機器の技術向上により、医療機関での検査に匹敵する精度を持ちながら、患者様の負担を大幅に軽減できるようになりました。これにより、より多くの方が気軽に検査を受けられるようになり、睡眠時無呼吸症候群の早期発見・早期治療が促進されています。
オンラインCPAPクリニックでできる検査の種類と特徴
睡眠時無呼吸症候群の検査キットには、測定する項目や精度に応じて複数の種類があります。最も基本的なものから高精度なものまで、患者様の症状や医師の判断に基づいて適切なキットが選択されます。それぞれのキットには独自の特徴があり、測定できる項目や得られる情報も異なります。
検査キットの選択は、患者様の
- 症状の程度
- 生活環境
- 検査の目的
などを総合的に考慮して決定されます。まずは簡易的な検査から始めて、必要に応じてより詳細な検査に進むという段階的なアプローチが一般的です。各キットの特徴を理解することで、より効果的な検査を受けることができます。
簡易検査キット
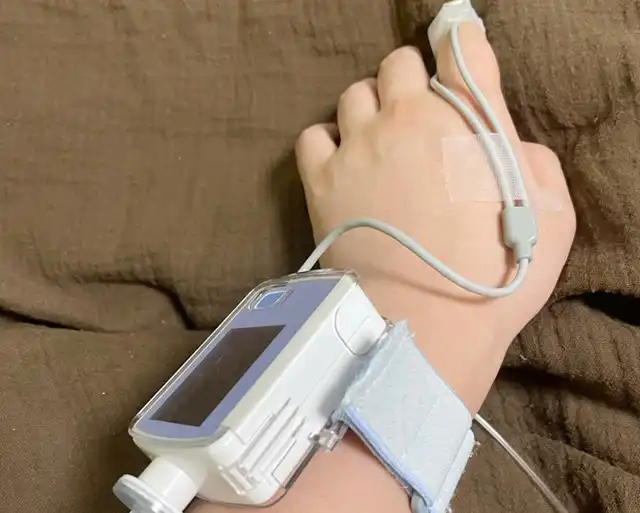
簡易検査キットは、最も手軽に使用できる検査ツールです。主に指先に装着するパルスオキシメーターと鼻腔通気センサーで構成されており、睡眠中の血中酸素飽和度と呼吸状態を記録します。フィンガークリッププローブを就寝前に装着するだけで、6時間以上の睡眠中のデータを自動的に収集できます。操作が非常に簡単で、初めて使用する方でも迷うことなく検査を行えます。
この簡易検査キットでは、1時間あたりの無呼吸・低呼吸の回数(RDI)や血中酸素飽和度の変化を測定し、睡眠時無呼吸症候群の可能性をスクリーニングします。結果は4段階(A〜D)で判定され、RDIが5以上の場合は異常と判定されます。数値が大きいほど重症度が高いと解釈され、専門医の受診が推奨されます。検査は通常2日間行うことで、より信頼性の高いデータを得ることができます。
指タイプと指+鼻タイプ
検査キットには、測定方法に応じて指タイプと指+鼻タイプの2種類があります。指タイプは、指先にセンサーを装着するだけのシンプルな構造で、血中酸素飽和度と脈拍数を測定します。装着が簡単で違和感が少ないため、睡眠を妨げることなく検査を行うことができます。特に軽度の症状が疑われる場合や、初回のスクリーニング検査として適しています。
指+鼻タイプは、指先のセンサーに加えて鼻腔通気センサーを併用することで、より詳細な呼吸状態を測定できます。鼻からの気流を直接測定することで、呼吸停止や低呼吸をより正確に検出できるため、診断精度が向上します。ただし、鼻センサーの装着により若干の違和感を感じる場合があるものの、より信頼性の高い検査結果を得ることができます。医師の判断により、症状の程度に応じて適切なタイプが選択されます。
在宅PSG検査キット
在宅PSG(ポリソムノグラフィー)検査キットは、最も高精度な自宅検査ツールです。従来は医療機関での入院が必要だった精密検査を、自宅で行えるように開発された画期的なシステムです。
- 脳波
- 呼吸
- 血中酸素飽和度
- 心拍数
- 体位
などの多項目を同時に測定し、睡眠の質と呼吸状態を詳細に分析します。簡易検査では評価できない睡眠段階の解析や中枢性無呼吸との鑑別も可能です。
在宅PSG検査では、より正確な無呼吸低呼吸指数(AHI)を測定できるため、CPAP治療の適応判定においても重要な役割を果たします。CPAP治療の保険適応はAHI20以上となっているため、簡易検査の結果が微妙な場合には、在宅PSG検査による正確な評価が必要となります。検査機器の装着は複雑になりますが、事前に医療機関で十分な説明と装着練習を行うため、安心して自宅で検査を受けることができます。
検査キットの使用方法
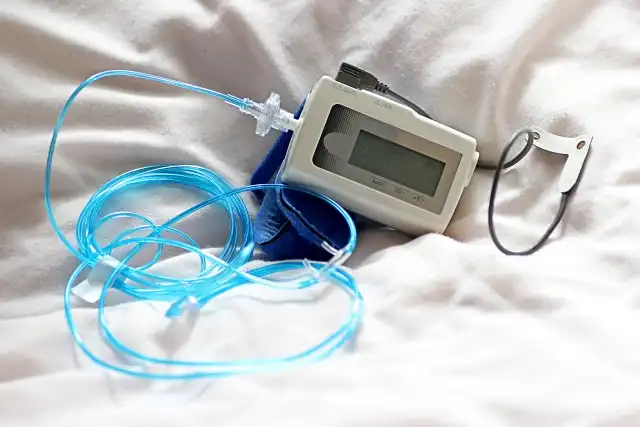
睡眠時無呼吸症候群の検査キットは、正しい使用方法で行うことで信頼性の高い結果を得ることができます。使用方法は比較的簡単ですが、正確なデータを取得するためにはいくつかの重要なポイントがあります。検査前の準備から検査後の機器の取り扱いまで、各段階での注意事項を理解することが重要です。
多くの医療機関では、検査キットの使用前に詳細な説明を行い、実際に装着練習を実施しています。また、動画による解説も用意されているため、初めて使用する方でも安心して検査を行うことができます。適切な使用により、医療機関での検査に匹敵する品質のデータを自宅で取得することが可能です。
事前準備と装着方法
検査キットが自宅に届いたら、まず同梱されている説明書を確認します。キット内容を確認し、各センサーの役割と装着位置を理解することが重要です。検査当日は、普段通りの生活リズムを維持し、過度なアルコール摂取は避けるようにします。就寝前の準備として、センサーの装着部位(指先や鼻周り)を清潔にし、マニキュアなどがある場合は除去しておきます。
センサーの装着は、説明書の手順に従って慎重に行います。指先のパルスオキシメーターは、血流を妨げない程度に確実に装着し、睡眠中に外れないよう注意します。鼻腔通気センサーがある場合は、鼻孔に軽く挿入しテープで固定します。装着後は、センサーが正常に動作していることを確認してから就寝します。違和感がある場合は、位置を調整して快適に眠れるようにすることが、正確なデータ取得のために重要です。
検査中の注意事項
検査中は、普段と同じ睡眠環境を維持することが重要です。特別な準備や環境の変更は必要ありませんが、センサーが外れないよう注意して就寝します。睡眠中にセンサーが外れてしまった場合でも、翌日に再度検査を行えるよう、通常2日分の検査が推奨されています。検査時間は最低6時間以上確保することで、十分なデータを収集できます。
検査期間中は、普段通りの生活習慣を維持することが望ましいとされています。ただし、アルコールの過度な摂取や睡眠薬の使用は、検査結果に影響を与える可能性があるため避けるべきです。また、風邪や鼻詰まりなどの症状がある場合は、検査の精度に影響する可能性があるため、医療機関に相談することをお勧めします。検査中に異常を感じた場合は、無理をせず検査を中断し、医療機関に連絡を取ることが重要です。
検査後の手続き
検査終了後は、速やかにセンサーを取り外し機器の電源を切ります。検査データは機器内に自動的に記録されているため、データの消失を防ぐため丁寧に取り扱います。多くの場合、検査キットは、宅急便で医療機関に返送するか直接持参します。返送用封筒や梱包材が同梱されているため、指示に従って適切に梱包し返送します。
検査結果の解析には、通常1〜2週間程度かかります。解析が完了すると、医療機関から電話連絡があり、結果説明の予約を取ることができます。結果説明は約15分程度で行われ、検査で得られた各種指標(AHI、RDI、ODI、最低SpO2など)について詳しい説明を受けます。検査結果によっては、さらなる精密検査や治療の必要性について医師から提案される場合があります。患者様の都合に合わせて結果説明の日程を調整できるため、忙しい方でも安心して検査を受けることができます。
費用と保険適用

睡眠時無呼吸症候群の検査費用は、検査の種類や医療機関によって大きく異なります。幸い、多くの検査が健康保険の適用対象となっているため、患者様の経済的負担は大幅に軽減されています。検査費用の詳細を理解することで、適切な検査計画を立てることができます。
保険適用の条件や自己負担額についても、事前に確認しておくことが重要です。また、検査方法によって費用対効果が異なるため、医師と相談しながら最適な検査プランを選択することをお勧めします。近年では、オンライン診療を活用した検査も可能になり、選択肢がさらに広がっています。
簡易検査の費用
簡易検査の費用は比較的リーズナブルで、多くの方が利用しやすい価格設定となっています。健康保険適用の場合、3割負担で約2,700円から3,600円程度が一般的な窓口負担額です。医療機関によって若干の差がありますが、検査費用約1万円前後に対して患者様の自己負担は3割程度となります。この費用には、
- 検査キットのレンタル料
- 解析費用
- 医師による結果説明
などが含まれており、対面診療とオンライン診療を比較すると、後者がやや安価となります。
精密検査の費用
精密検査(PSG検査)の費用は、簡易検査よりも高額になりますが、より詳細で正確な診断が可能になります。健康保険適用の場合、3割負担で約11,000円から12,000円程度が一般的な窓口負担額です。この費用には、
- 高度な検査機器のレンタル
- 専門技師による解析
- 医師の詳細な診断
などが含まれています。対面診療とオンライン診療を比較すると、後者がやや安価となります。
従来は医療機関への一泊入院が必要だった精密検査が、在宅で実施できるようになったことで、入院費用が不要となり総費用を抑えることができます。検査結果によってCPAP治療が必要と判定された場合、その後の治療費用についても保険適用となるため、長期的な治療計画も立てやすくなります。
追加費用と付帯サービス
基本的な検査費用に加えて、いくつかの追加費用が発生する場合があります。検査キットの送料は多くの医療機関で費用に含まれていますが、一部では別途請求される場合があります。また、検査の失敗や機器の故障により再検査が必要になった場合の費用についても、事前に確認しておくことが重要です。遠方の患者様に対しては、郵送での検査キット配送サービスが提供される場合が多く、これらのサービス費用も検査費用に含まれることが一般的です。
一部の医療機関では、検査結果に基づく
- 詳細なカウンセリング
- 生活指導
- 治療オプションの説明
などの付帯サービスが提供されています。これらのサービスは検査費用に含まれる場合もあれば、別途費用が発生する場合もあります。また、検査後のフォローアップや治療効果の確認のための再検査についても、費用体系を事前に確認しておくことが重要です。オンライン診療を活用した場合の診察費用や、専門医への紹介状作成費用なども、総合的な治療費用として考慮する必要があります。
検査結果の解釈と活用

睡眠時無呼吸症候群の検査結果は、複数の指標によって評価され、それぞれが患者様の症状の程度や治療の必要性を判断するための重要な情報を提供します。検査結果の正しい理解は、適切な治療選択と長期的な健康管理のために不可欠です。医師による専門的な解釈と併せて、患者さん自身も基本的な指標の意味を理解しておくことが重要です。
検査結果は単独で判断されるものではなく、患者様の
- 自覚症状
- 生活習慣
- 身体所見
などと総合的に評価されます。同じ検査数値であっても、個人の状況によって治療方針が異なる場合があるため、医師との十分な相談が必要です。また、検査結果を基に生活習慣の改善や治療効果の確認を行うことで、より良い治療成果を期待できます。
主要な検査指標
睡眠時無呼吸症候群の診断において最も重要な指標は、AHI(無呼吸低呼吸指数)とRDI(呼吸障害指数)です。AHIは1時間あたりの無呼吸と低呼吸の合計回数を示し、RDIはそれに加えて呼吸努力関連覚醒も含めた指標です。
これらの数値が
- 5未満であれば正常
- 5以上15未満で軽度
- 15以上30未満で中等度
- 30以上で重度
などと分類されます。CPAP治療の保険適応はAHI20以上またはAHI15以上で日中の眠気などの症状がある場合に認められています。
血中酸素飽和度に関連する指標として、ODI(酸素飽和度低下指数)と最低SpO2があります。ODIは1時間あたりに酸素飽和度が3〜4%以上低下する回数を示し、最低SpO2は睡眠中の最も低い酸素飽和度を表します。正常な酸素飽和度は95%以上とされ、90%を下回る場合は重篤な低酸素状態を示します。これらの指標は、無呼吸による身体への影響の程度を評価するために重要で、治療の緊急性を判断する際の参考となります。
重症度分類と治療方針
検査結果に基づく重症度分類は、治療方針の決定において極めて重要な役割を果たします。軽度の場合(AHI 5-15)は、まず
- 生活習慣の改善
- 体重減量
- 禁酒
- 禁煙
などの保存的治療が推奨されます。また、側臥位での睡眠や枕の調整などの睡眠環境の改善も効果的です。歯科でのマウスピース(オーラルアプライアンス)治療も選択肢の一つとして考慮されます。
中等度から重度の場合(AHI 15以上)は、より積極的な治療が必要となります。CPAP(持続陽圧呼吸)療法が第一選択となることが多く、睡眠中に鼻マスクを装着して気道に陽圧をかけることで無呼吸を防ぎます。CPAP療法は無呼吸や低呼吸を防ぐ効果的な治療法で、
- 心疾患や脳卒中のリスク軽減
- 認知機能の低下予防
- 日中の眠気改善
などの効果が期待できます。重篤な場合や他の治療法が効果的でない場合は、外科的治療も検討されます。
CPAP治療については、以下の記事で詳しく解説しております。

経過観察と再評価
治療開始後は定期的な経過観察が重要です。CPAP療法を開始した患者様は、通常1〜3ヶ月後に治療効果の確認を行います。
- CPAP機器に記録された使用データ
- AHIの改善度
- 患者様の自覚症状の変化
などを総合的に評価し、必要に応じて設定圧の調整を行います。また、マスクの装着感や副作用の有無についても確認し、長期的に継続できる治療環境を整えます。
生活習慣の改善による治療を行っている場合は、3〜6ヶ月後に再検査を実施し、症状の改善度を客観的に評価します。体重減量や生活習慣の改善により症状が軽減した場合でも、長期的な経過観察は継続する必要があります。また、加齢や体重変化により症状が悪化する可能性もあるため、年1回程度の定期的な再評価が推奨されています。検査結果の変化を追跡することで、最適な治療方針を維持し、合併症の予防に努めることができます。
検査を受ける際の注意点

睡眠時無呼吸症候群の検査を受ける際には、正確な結果を得るためにいくつかの重要な注意点があります。検査の準備段階から結果の活用まで、各段階で適切な対応を行うことで、診断の精度を向上させることができます。また、検査の限界についても理解しておくことで、適切な期待値を持って検査に臨むことができます。
患者様の協力と理解が、検査の成功において極めて重要な要素となります。医療機関からの指示を正確に守り、疑問点があれば積極的に質問することで、より良い検査結果を得ることができます。また、検査後の適切な対応により、診断から治療へのスムーズな移行が可能になります。
検査前の生活習慣管理
検査の数日前から、普段通りの生活リズムを維持することが重要です。特別な準備は必要ありませんが、検査結果に影響を与える可能性がある要因は避けるようにします。アルコールの摂取は睡眠時無呼吸症候群を悪化させる可能性があるため、検査前日は飲酒を控えることが推奨されます。また、睡眠薬や精神安定剤などの薬剤も検査結果に影響する場合があるため、服用中の薬剤については事前に医師に相談することが必要です。
検査当日は、普段と同じ時間に就寝し、できるだけリラックスした状態で検査を行うことが大切です。過度なストレスや不安は睡眠の質に影響するため、検査についての不明点は事前に解決しておくことをお勧めします。また、風邪や鼻詰まりなどの症状がある場合は、呼吸状態の測定に影響する可能性があるため、医療機関に相談して検査日程の調整を検討することも重要です。カフェインの摂取についても、就寝前4〜6時間は控えることが望ましいとされています。
検査の限界と精度
簡易検査には一定の限界があることを理解しておくことが重要です。簡易検査では睡眠段階の評価ができないため、実際の睡眠時間を正確に把握することができません。また、中枢性無呼吸と閉塞性無呼吸の鑑別も困難で、無呼吸の原因を特定することはできません。これらの理由により、簡易検査の結果と患者様の症状が一致しない場合は、精密検査が必要となることがあります。
検査の精度は、センサーの装着状態や患者様の睡眠状態によっても影響を受けます。センサーが適切に装着されていない場合や、睡眠中にセンサーが外れてしまった場合は、正確なデータを取得できない可能性があります。また、普段と大きく異なる睡眠環境や睡眠時間では、日常的な症状を正確に評価できない場合もあります。これらの限界を理解した上で、医師や検査技師による専門的な解析と判断が必要不可欠となります。
検査後のフォローアップ
検査結果が出た後の対応も重要な要素です。検査結果の説明を受ける際は、不明な点があれば積極的に質問し、自分の状態を正しく理解することが大切です。治療が必要と判定された場合は、提案された治療法について十分に説明を受け、自分のライフスタイルに適した選択肢を検討します。治療開始前に、治療効果や副作用、費用などについても詳しく確認しておくことをお勧めします。
検査結果によって追加の精密検査が必要となった場合は、速やかに検査を受けることが重要です。症状の進行を防ぎ、合併症のリスクを軽減するためには、早期の正確な診断が不可欠です。また、検査で異常が認められなかった場合でも、症状が持続する場合は他の睡眠障害や疾患の可能性も考慮し、必要に応じて専門医への紹介を受けることを検討します。定期的なフォローアップにより、長期的な健康管理を行うことができます。
まとめ
睡眠時無呼吸症候群の検査キットは、現代の忙しい生活において非常に有用なツールとなっています。自宅で手軽に検査を受けることができ、医療機関での入院検査に匹敵する精度で症状を評価することが可能です。簡易検査から精密検査まで、患者様の症状や状況に応じて適切な検査方法を選択できるため、より多くの方が気軽に検査を受けられるようになりました。
検査費用についても、健康保険の適用により患者様の負担は大幅に軽減されており、簡易検査では3割負担で約3,000円程度、精密検査でも約11,000円程度で受けることができます。この手頃な費用で、心疾患や脳卒中などの深刻な合併症のリスクを早期に発見し、適切な治療につなげることができるのは、非常に価値の高い投資と言えるでしょう。
検査結果の活用により、
- CPAP療法
- マウスピース治療
- 生活習慣の改善
など、個々の患者様に最適な治療法を選択することが可能です。早期診断・早期治療により、
- 睡眠の質の向上
- 日中のパフォーマンス向上
- 長期的な健康維持
などを実現できます。睡眠時無呼吸症候群が疑われる症状がある方は、まず検査キットによる評価を受けることをお勧めします。適切な検査と治療により、より良い睡眠と健康な生活を手に入れることができるでしょう。
よくある質問
睡眠時無呼吸症候群の検査キットはどのようなものがあるの?
検査キットには、簡易的な検査から精密な検査まで、患者様の状況に合わせて選択できるものが用意されています。測定できる項目や精度が異なり、フィンガークリッププローブのみのシンプルなものから、脳波や心拍数など多項目を同時に記録できる高度な検査キットまであります。医師の判断により、症状の程度に合わせて最適なキットが選択されます。
検査キットの費用はどのくらいかかるの?
保険適用された場合の自己負担額は、簡易検査で約2,700円から3,600円、精密検査(PSG検査)で約11,000円から12,000円程度が一般的です。自費診療の場合は、簡易検査が5,000円から15,000円、PSG検査が15,000円から30,000円程度となります。保険適用の条件や追加費用などについても、事前に確認しておくことが重要です。
検査の使用方法は難しいの?
検査キットの使用方法は比較的簡単で、事前の説明と装着練習により、初めての方でも安心して検査を受けられます。センサーの装着部位の清潔さや、睡眠中のセンサー固定など、正確なデータ取得のためのポイントを理解することが重要です。医療機関の指示に従って適切に行えば、信頼性の高い結果を得ることができます。
検査結果はどのように活用するの?
検査結果の主要な指標であるAHI(無呼吸低呼吸指数)やODI(酸素飽和度低下指数)などから、睡眠時無呼吸症候群の重症度が判断されます。その結果に基づいて、
- 生活習慣の改善
- CPAP療法
- 外科的治療
など、患者様の状況に最適な治療法が提案されます。定期的な経過観察と再評価により、長期的な健康管理に活用できます。









